Tempo de leitura: 4 minutos e 45 segundos.
Em 2016 a Doença Pulmonar Obstrutiva Crônica (DPOC) ocupava o quarto lugar no ranking de mortalidade mundial, e a projeção era para que essa condição se tornasse a 3º maior causa de mortalidade até 2020.
Apesar da condição singular da COVID-19 em 2020 ter contribuindo para que essa projeção não se realizasse, o DPOC continua sendo uma doença crônica grave e estima-se que cerca de 3 milhões de pessoas morreram por conta da doença só em 2012.
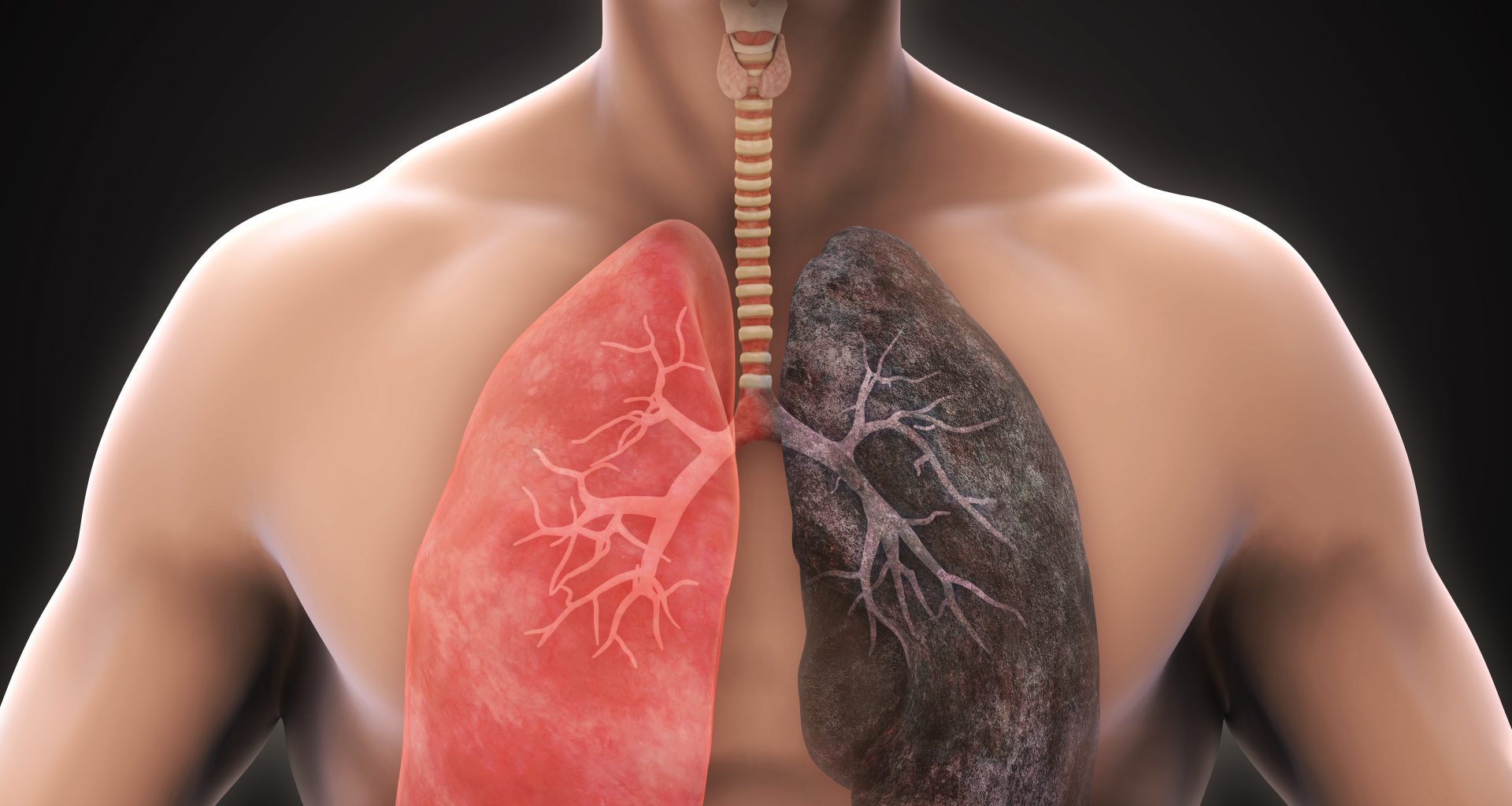
A doença pulmonar obstrutiva crônica é decorrente da exposição pulmonar a partículas tóxicas, principalmente de fumaças de cigarro ou fogão a lenha. Nesse contexto, há uma constante inflamação com recrutamento de neutrófilos e macrófagos que levará a uma alteração estrutural e à redução do fluxo de ar de forma persistente e progressiva.
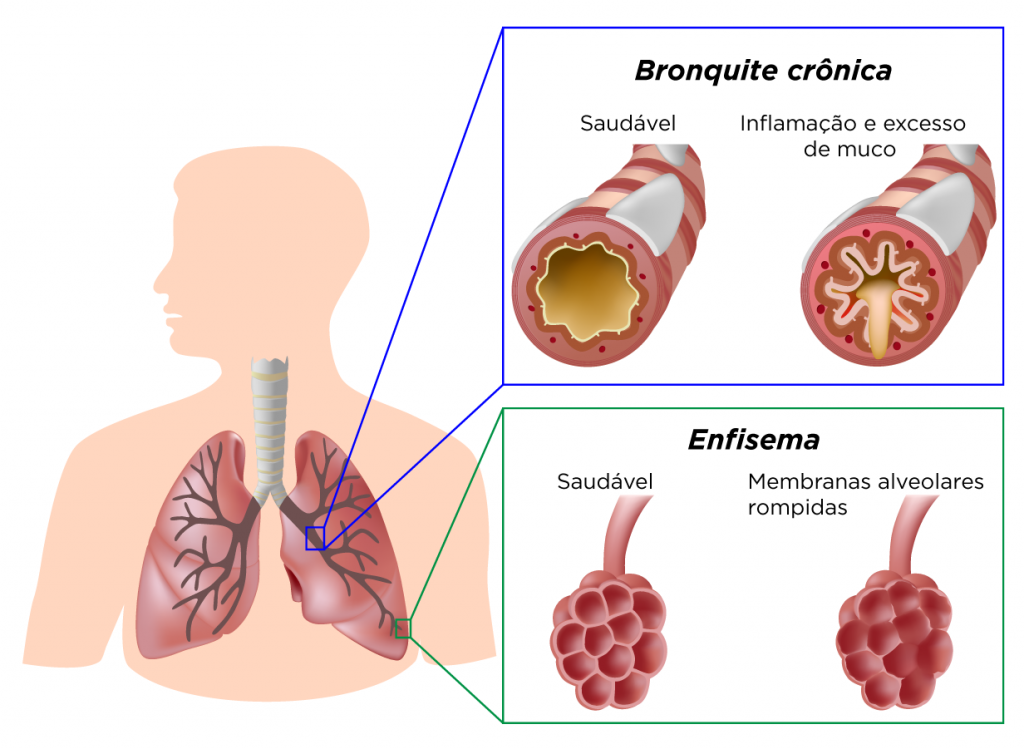
Esse remodelamento estrutural dos alvéolos, consequente da inflamação constante, e o edema da parede brônquica associados ao aumento da produção de muco acabam por comprometer as trocas gasosas, além de gerar um sistema valvular que impede uma expiração plena e efetiva.
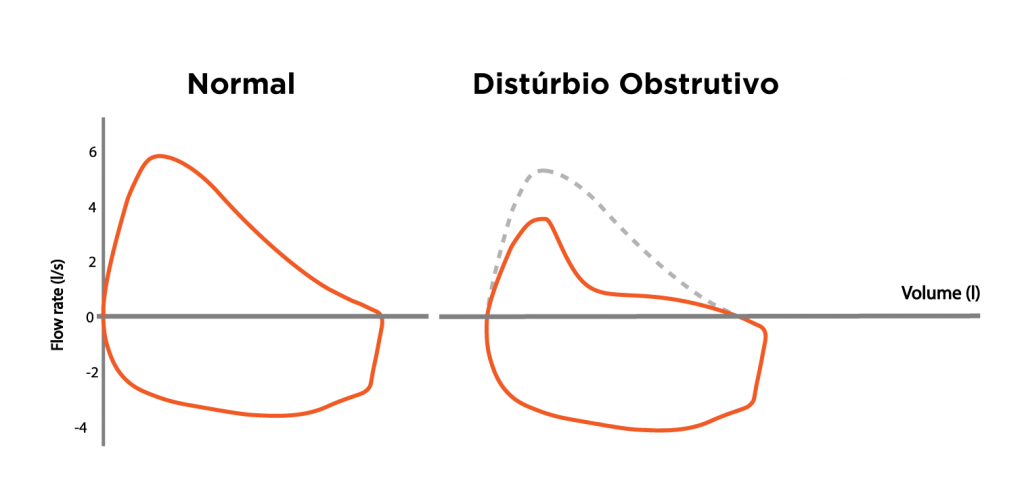
Dessa forma, pacientes com DPOC apresentam um volume expiratório forçado reduzido, o que, por ser uma alteração estrutural, não se altera de forma significativa após o uso de broncodilatadores. Esse padrão expiratório é evidente com o exame de espirometria, que é essencial ao diagnóstico.
O quadro de DPOC, então, vai se manifestar como uma série de sintomas respiratórios que servem de base para a classificação e para o direcionamento do tratamento. Atualmente, as bases para a classificação e tratamento são direcionadas pela Global Initiative for Chronic Obstructive Lung Disease (GOLD).
Um ponto a ser lembrado é que pacientes com DPOC apresentam uma maior predisposição a infecções do trato respiratório e que, portanto, podem eventualmente sofrer com a exacerbação dos sintomas clínicos, apresentando-se aos serviços de emergência com quadros de insuficiência respiratória e necessidade de internação hospitalar.
Desde de 2019, o Guideline GOLD traz uma alteração na definição de exacerbação da DPOC, que foi reafirmada na nova publicação de 2021, como uma “piora aguda dos sintomas respiratórios que resulta em necessidade de terapia adicional” [4]. Ou seja: não utiliza-se mais apenas a presença de 2 dos 3 sintomas cardinais, mas um conceito mais amplo de desequilíbrio agudo de sintomas respiratórios com necessidade de intervir com terapia adicional.
Além disso, a exacerbação deve ser classificada como leve, caso o paciente necessite utilizar apenas broncodilatadores de curta duração; moderada, caso o paciente necessite de antibióticos ou corticóides via oral; ou grave, que traduz pacientes que necessitam de internação hospitalar ou vai mais de uma vez ao pronto atendimento [4].
É interessante observar que o novo guideline traz orientações sobre pacientes com diagnóstico de DPOC e as vacinas contra COVID-19, com a confirmação da Organização Mundial de Saúde acerca da necessidade de vacinar esses pacientes (evidência nível B) [4].
Manifestações Clínicas na Exacerbação da DPOC
Uma das principais causas de hospitalização decorrente da DPOC são suas exacerbações, contexto no qual a mortalidade pode chegar a 11%. Em decorrência disso, é imprescindível que saibamos não apenas prevenir e tratar a DPOC, mas também identificar os fatores de exacerbação e indicações de hospitalização da doença.
A exacerbação da DPOC é considerada parte do curso natural da doença e cerca de 40% dos casos de exacerbação estão relacionados a vírus respiratórios. Contudo, outros fatores também podem atuar como gatilhos, a exemplo da poluição ambiental e de agentes irritativos não infecciosos.
Essas exposições podem levar a uma piora sustentada dos sintomas do DPOC, necessitando a adaptação medicamentosa para o quadro. Essa é uma das formas de conceituar a exacerbação de DPOC.
Dentro desse contexto, alguns sinais e sintomas podem indicar uma etiologia infecciosa dessa exacerbação:
- Aumento da dispneia;
- Aumento da expectoração;
- Aumento da purulência da expectoração;
Nesses quadros, o paciente se beneficia do uso de antibioticoterapia. É importante ressaltar que, ao contrário do diagnóstico de DPOC em si, que necessita comprovação da espirometria, a exacerbação é um quadro que pode ser diagnosticado apenas com a clínica compatível e o diagnóstico prévio de DPOC, confirmado ou presumido.
Esses quadros de exacerbação aceleram a progressão da Doença Inflamatória Obstrutiva Crônica, uma vez que há uma acentuação do processo inflamatório pulmonar. Por esse motivo, as exacerbações são responsáveis por uma piora da qualidade de vida e aumento do risco de hospitalizações e pelo consequente risco de mortalidade.
Além disso, é interessante observar que as exacerbações de DPOC também estão associadas a eventos cardiovasculares, o que enaltece a necessidade de identificar corretamente a clínica da exacerbação e realizar o manejo correto do paciente.
Cerca de 80% desses pacientes podem ser tratados ambulatorialmente, mas, em alguns casos, quando percebe-se um quadro grave com presença de hipoxemia, insuficiência respiratória ou mesmo piora dos sintomas, comorbidades graves, internações recentes e pouca resposta ao tratamento ambulatorial, estes devem ser avaliados em regime hospitalar.
O manejo ambulatorial consiste principalmente em otimizar o tratamento, intensificando a terapia broncodilatadora e iniciando glicocorticóides sistêmicos/inalatórios. Isso inclui, portanto, beta agonistas de curta duração, associados ou não a antimuscarínicos de curta duração.
Referências
1 – Coelho, B.F.L. et al. Manual de Urgências e Emergências. Rede de Ensino Terzi, 2020.
2 – Stoller, J. K. COPD exacerbations: Management. UpToDate, 2021
3 – Fernandes, F.L.A., et al. Recommendations for the pharmacological treatment of COPD: questions and answers. J Bras Pneumol. 2017;43(4):290-301
4 – Global Initiative for Chronic Obstructive Lung Disease – GOLD. 2022 Global Strategy For Prevention, Diagnosis And Management Of Copd, 2021.