Tempo de leitura: 4,5 minutos.
Todos sabemos o alto nível de estresse o qual o médico é submetido quando se fala em medicina de emergência. Habitualmente, diagnósticos e condutas devem ser tomados de maneira ágil e inicialmente guiados pela primeira impressão que os profissionais têm do doente. Não à toa, essa situação é uma grande causa de erros médicos.
Uma das maneiras de tornar as condutas na emergência mais seguras e assertivas é sistematizando o seu atendimento, organizando sua mente de forma a executar medularmente os passos iniciais desses “protocolos mentais”. Devemos construir um protocolo de atendimento que atenda a qualquer paciente grave, abrangendo as principais situações que são imediatamente ameaçadoras à vida.
Antes de mais nada, precisamos definir a gravidade do paciente. Esse conceito pode ser, à priori, completamente subjetivo: parte da definição de gravidade é a chamada “preocupação subjetiva com o paciente”.
Apesar disso, existem algumas situações clínicas que classificam o paciente imediatamente como grave: a alteração aguda do sensório, a insuficiência respiratória aguda e o choque. Cada uma dessas é uma afecção de um dos grandes sistemas responsáveis pela manutenção da vida: nervoso central, respiratório e circulatório.
Até aqui teríamos apenas um diagnóstico sindrômico do paciente. Isso já oferece orientação na abordagem inicial, entretanto, é fundamental que o diagnóstico da causa de base seja elucidado assim que os cuidados iniciais forem estabelecidos.
Um exemplo prático da importância disso ocorre numa situação, por exemplo, em que um paciente dá entrada com insuficiência respiratória aguda, é intubado e conectado ao ventilador. Agora é necessário buscar a etiologia: um histórico de tosse e febre orienta uma terapêutica de pneumonia, ao passo que uma dor torácica atenta uma possível síndrome coronariana aguda.
Para mais informações sobre como identificar a síndrome coronariana na emergência, acesse nosso texto: Aprenda a identificar a síndrome coronariana aguda.
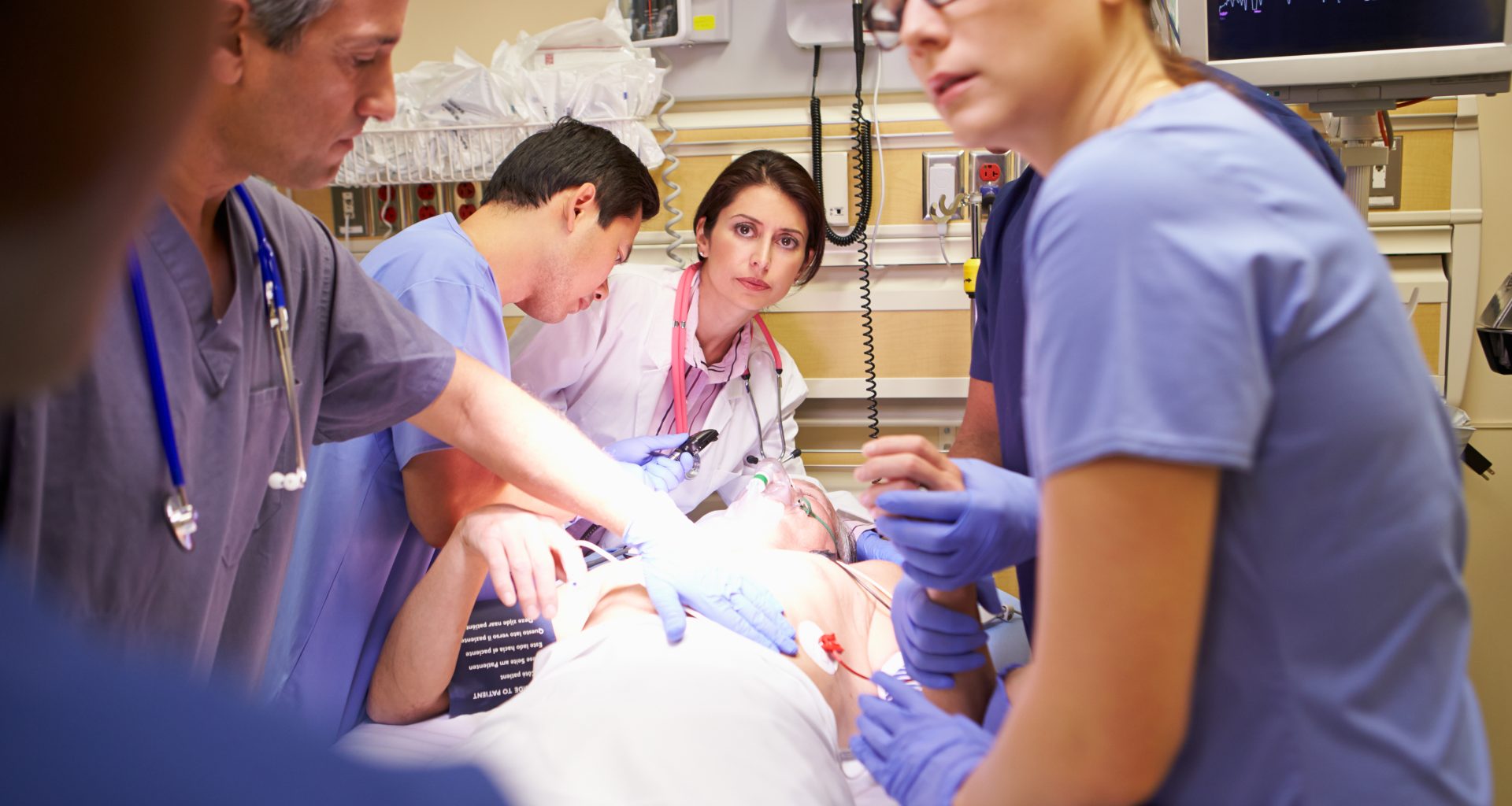
Estabelecemos um processo orientador da conduta, mas como lidar sistematicamente com o paciente grave? Caso o paciente não responda ao seu chamado, não tenha pulso e não respire, o diagnóstico imediato é parada cardiorrespiratória. O suporte básico e avançado à vida devem ser iniciados imediatamente.
Para mais informações sobre o atendimento a uma parada cardiorrespiratória, acesse nosso texto: As 10 dúvidas mais frequentes no atendimento à parada cardiorrespiratória.
Se o paciente tem pulso e respira, mas está crítico com uma das alterações sistêmicas mencionadas, deve-se tomar algumas condutas. Ressaltamos aqui a importância do trabalho em equipe nesse contexto: elas terão que ser feitas de maneira coordenada e simultânea. A primeira é o famoso “MOV”: monitor, oxigênio e veia– que aplica-se a todos os pacientes na emergência.
A monitorização é feita pelo menos com cardioscópio, frequência cardíaca, aferição não invasiva da pressão arterial, frequência respiratória, saturimetria de pulso e temperatura, o que estará disponível na grande maioria dos monitores.
A oxigenoterapia deve ser estabelecida apenas se necessário. Habitualmente, o objetivo é manter uma saturação de oxigênio em torno de 94%, excetuando-se casos de doença pulmonar obstrutiva crônica exacerbada ou síndrome coronariana aguda, em que preconizamos alvos menores.
Punciona-se precocemente dois acessos venosos periféricos calibrosos (jelco 14 ou 16), obrigatoriamente. Nesse momento, também já podem ser colhidos exames séricos. Alternativamente, temos o acesso intraósseo, que fornece um leito venoso não colapsável, com excelente absorção de medicamentos. Vale ressaltar que o acesso venoso central deve ser evitado antes da estabilização inicial do paciente.
Para mais detalhes sobre o tema acesso intraósseo, acesse nosso texto: 6 pontos fundamentais para realizar o acesso intraósseo em situações de emergência.
Não esqueça que, junto ao MOV, a aferição da glicemia capilar é imprescindível. Isso é especialmente importante em pacientes com alteração aguda do sensório, visto que a hipoglicemia entra como um importante diagnóstico diferencial nestas situações.
Neste momento, já pode ser iniciada a avaliação propriamente dita do paciente: se a situação permitir, faça uma anamnese sumária, mesmo que com o acompanhante, caso o paciente não tenha condições de informar. Essa anamnese deve estar focada em: identificar a queixa; tempo de evolução dos sintomas; comorbidades; medicamentos em uso e alergias, sobretudo medicamentosas.
Simultaneamente, deve-se iniciar a avaliação primária, também reconhecida pelo mnemônico ABCDE: verificando via aérea, respiração (breathing), circulação, inaptidão (disability), na qual fazemos uma avaliação neurológica sumária e exposição, examinando-se o paciente da cabeça aos pés em busca de lesões de pele ou cicatrizes traumáticas.
Para mais detalhes sobre a abordagem primária em pacientes graves, acesse nosso texto:
Referências
1 – Coelho BFL, Murad LS, Bragança RD. Manual de Urgências e Emergências. Rede de Ensino Terzi, 2020