O que é
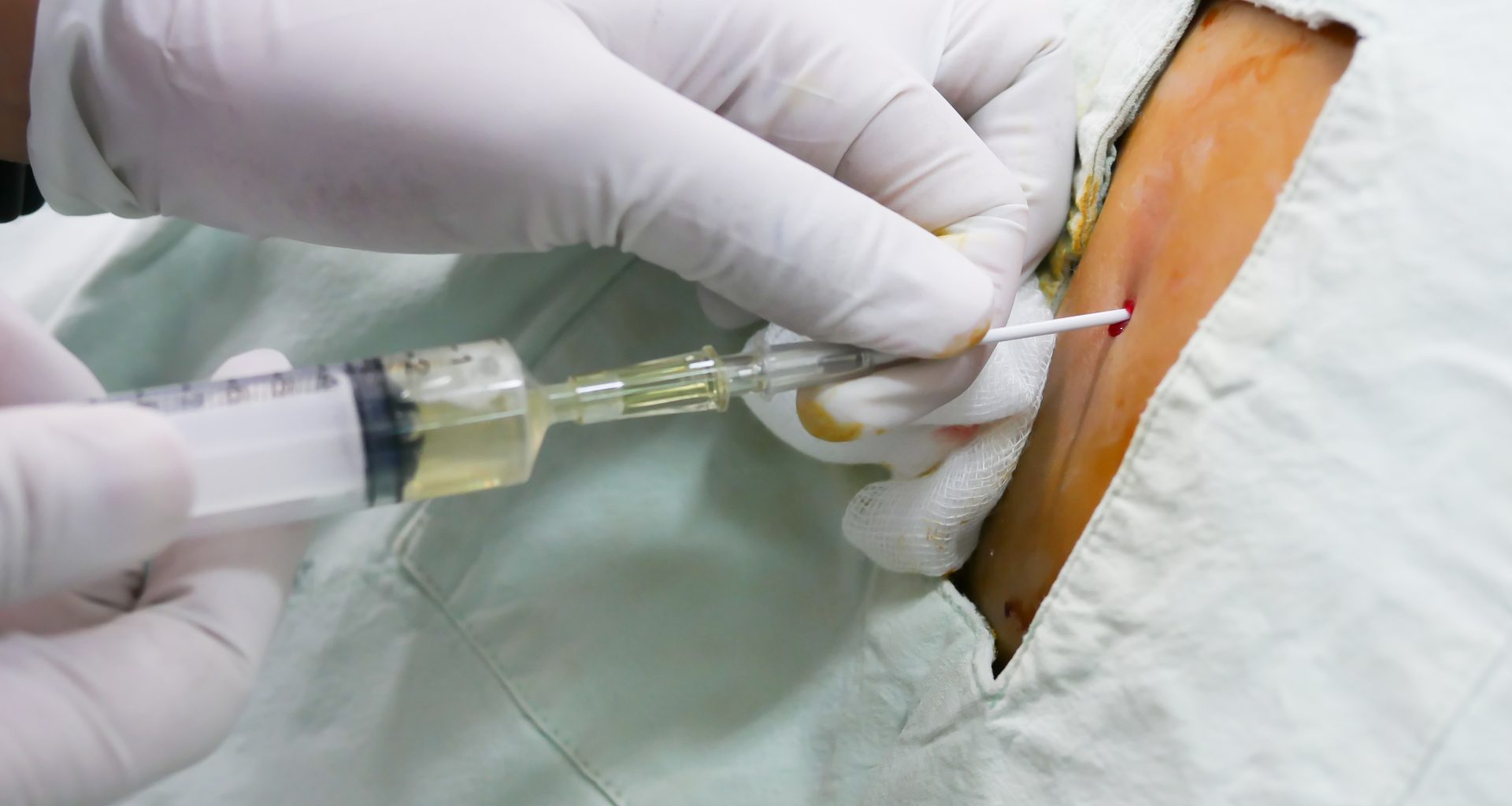
A paracentese é um procedimento médico ambulatorial simples no qual uma agulha é inserida na cavidade peritoneal com aspiração de líquido para fins diagnósticos ou para alívio de sintomas secundários à ascite. Deve ser realizado, preferencialmente, por um profissional treinado e com o auxílio de uma ultrassonografia à beira leito, a fim de evitar a perfuração de alças intestinais e ou da artéria epigástrica inferior.
Para mais informações sobre o uso da ultrassonografia na emergência, leia nosso artigo: Ultrassonografia à beira leito – Porque saber e quando utilizar?
Indicações e contraindicações
A paracentese é indicada para todo paciente que possua ascite, em algumas condições especiais:
- Estabelecimento de um novo quadro;
- Hospitalizações;
- Manutenção da tensão abdominal provocada pela ascite;
- Deterioração clínica.
Além disso, caso a ascite não tenha etiologia conhecida ou haja suspeita de peritonite bacteriana espontânea (PBE), deve-se realizar a paracentese diagnóstica.
Para mais informações sobre o atendimento na emergência de paciente com ascite, leia nosso artigo: Abordagem inicial do paciente com ascite na emergência.
Há poucas condições que contraindicam relativamente o procedimento como, por exemplo, os pacientes que apresentam risco considerável de hemorragia, como em quadros de coagulação intravascular disseminada – no qual há consumo dos fatores de coagulação-, e em fibrinólises primárias. Nesses casos, deve-se controlar primeiro o risco de sangramento e postergar a realização da paracentese.
Contudo, é importante ressaltar que pacientes com trombocitopenia ou coagulação anormal não devem receber plasma congelado como profilaxia, uma vez que não há evidência suficiente para indicar a prática. Pelo contrário: o risco de sangramento de um paciente cirrótico, com tempo de protrombina aumentado, por exemplo, é menor que 1%.
Técnica do procedimento
Em primeiro lugar, é imprescindível coletar o termo de consentimento livre e esclarecido do paciente, tendo em vista que é um procedimento que pode trazer complicações, apesar de raras. Estando o paciente bem orientado, é aconselhável solicitar que este evacue e urine antes de iniciar o procedimento.
1) Assepsia e Antissepsia e separação do material
Para iniciar a técnica em si, é importante realizar corretamente a degermação e antissepsia do local e separar todo e qualquer material que venha a ser necessário. Um auxiliar deve estar disponível para que o médico realize o procedimento o mais rápido possível e para evitar quaisquer tipos de contaminação do campo cirúrgico.

2) Localização do sítio de punção
Após selecionar todos os materiais adequadamente, o médico assistente deve optar por um dos dois locais em que a paracentese é realizada: a 3 cm à esquerda e para cima da espinha ilíaca anterossuperior ou a 2 cm abaixo da cicatriz umbilical, sob a linha mediana, como indicado na figura a seguir:
Fonte: Coelho BLF, et al. Manual de Urgências e Emergências.
Rede de Ensino Terzi, 2020.
3) Posicionamento do paciente
O paciente deve ser posicionado em posição supina e a cabeceira da maca pode estar levemente inclinada. A anestesia do local deve ser realizada por meio da técnica em Z, com lidocaína, para minimizar a chance de vazamento do líquido ascítico.
4) Escolha da agulha
A escolha da agulha para o procedimento depende se seu objetivo:
→ Se for uma paracentese de alívio, a agulha é mais larga (22 gauge), uma vez que uma grande quantidade de fluido será aspirada.
→ Já a paracentese diagnóstica utiliza agulhas mais finas (16 gauge).
No entanto, em geral, há uma regra para o procedimento: utilizar a agulha mais fina o possível, para evitar possíveis complicações caso o intestino ou a artéria epigástrica inferior sejam perfurados.
Seja qual for a indicação, o líquido coletado deverá ser analisado, uma vez que pode trazer informações importantes sobre infecções bacterianas e antibiograma relativo, bem como de quaisquer outros microrganismos presentes neste.
Complicações
A complicação mais comum da paracentese é o vazamento do líquido ascítico, que pode vir a ocorrer devido ao erro na técnica de analgesia ou em decorrência do uso de agulhas muito calibrosas. Quando ocorre, é aconselhável colocar uma bolsa de ostomia no sítio de punção, a fim de quantificar o montante de líquido expelido. O manejo pode ser realizado com um ponto simples no local puncionado.
Para mais informações sobre ostomias, leia nosso artigo: Diferença entre as Ostomias: Ileostomia versus Colostomia.
Diante da aspiração de um volume de líquido ascítico maior que 5 litros, é necessário fazer a reposição de albumina, a fim de evitar algum grau de disfunção renal ou instabilidade hemodinâmica.
Por fim, a perfuração de órgãos abdominais, principalmente do intestino, também é uma possível, e a mais temível complicação do procedimento. Contudo, é importante ressaltar que geralmente as perfurações têm um prognóstico favorável, devido ao fato de a pressão intraperitoneal ser maior que a intraluminal intestinal, o que evita o extravasamento do conteúdo intestinal para a cavidade.
Referências
1 – Runyon BA. Diagnostic and therapeutic abdominal paracentesis. UpToDate, NOV 2021.
2 – Coelho BLF, et al. Manual de Urgências e Emergências. Rede de Ensino Terzi, 2020.