A Taquicardia Supraventricular (TSV) é um ritmo onde o impulso elétrico se inicia acima do nó atrioventricular com reentrada por uma via de condução acessória, sendo a taquiarritmia mais comum na infância, especialmente nos primeiros três meses de vida.
Reconhecendo a TSV
O reconhecimento de um ritmo apto à cardioversão passa, obrigatoriamente, por alguns passos. São eles:
- Análise da frequência cardíaca;
- Análise do complexo QRS;
- Análise do intervalo RR;
- Análise de onda P e seguimento por QRS.
A Frequência Cardíaca (FC)
É preciso averiguar se a FC está acima de 180 bpm/min para crianças e acima de 220 para lactentes, para que a TSV seja uma hipótese.
O Complexo QRS
Para configurar um ritmo supraventricular típico, é necessário que o QRS seja estreito, ou seja, acima de 0,09 segundos.
O intervalo RR
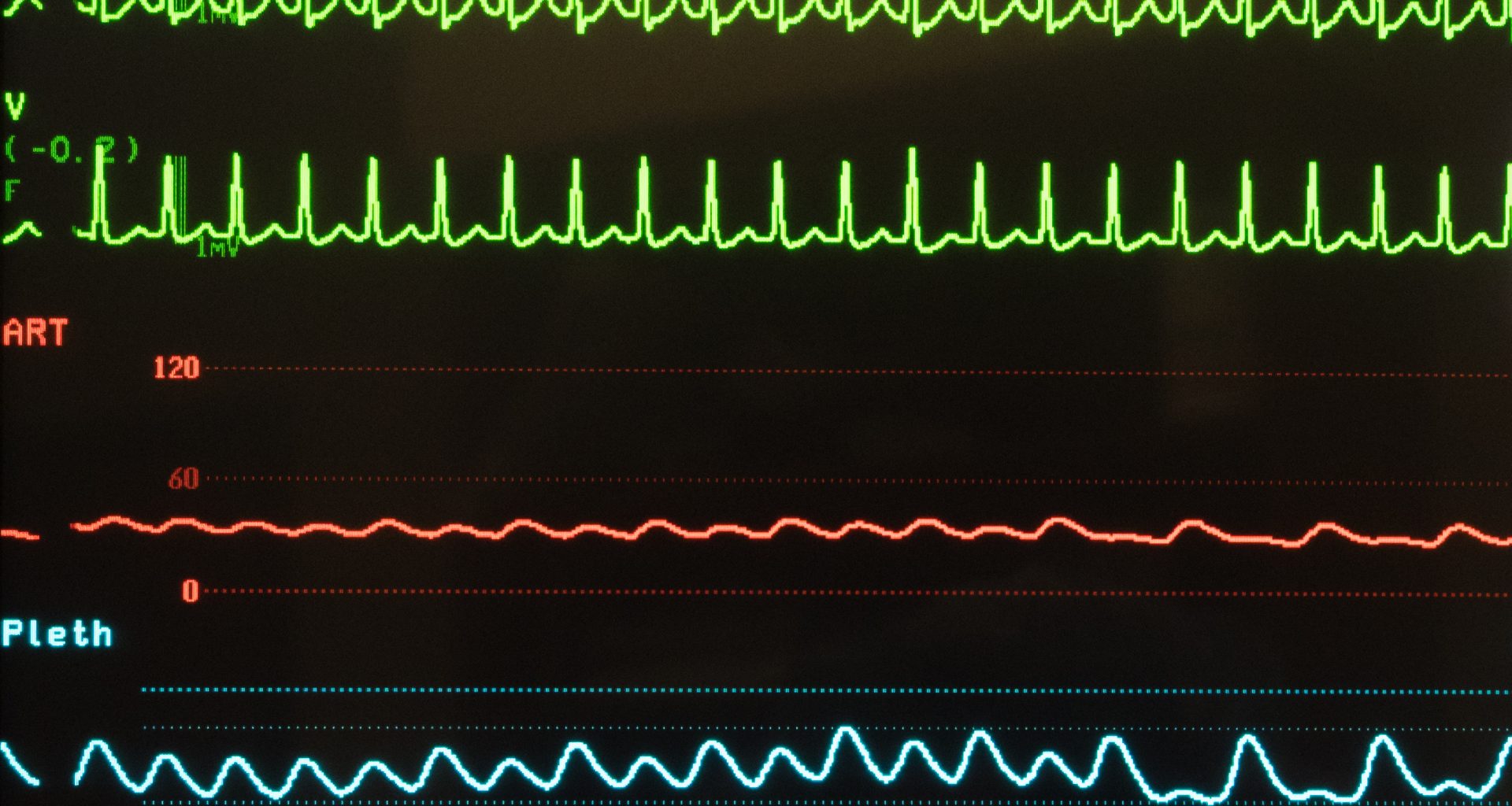
O espaçamento entre duas ondas R na TSV é regular, como observado abaixo:
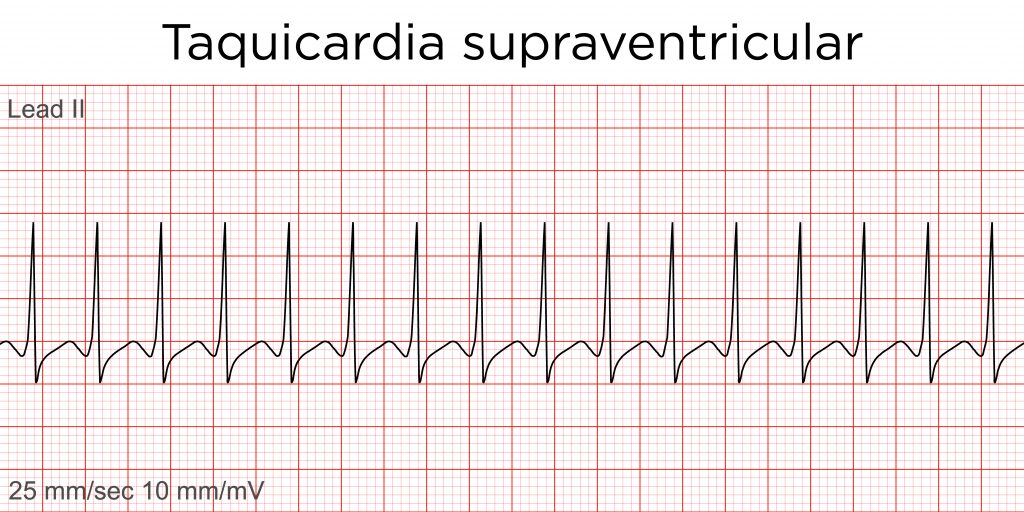
É importante salientar que, para classificar uma taquicardia como instável, não deve-se observar a regularidade do intervalo RR, mas sim os critérios de instabilidade, conhecidos como “5-D”: Dor torácica, dispnéia, diminuição do ritmo de consciência, desmaio e diminuição da pressão arterial.
A onda P
É preciso verificar se há uma onda P no traçado eletrocardiográfico. Na TSV, geralmente, a onda P não é identificada. Além disso, vale observar que a FC não se altera com a respiração ou esforço físico, o que auxilia a diferenciação entre uma taquicardia sinusal e patológica.
Conclusão: a TSV é uma taquiarritmia que se apresenta com frequência cardíaca entre 180 e 220 bpm (a depender da idade), ondas P ausentes e um QRS estreito, originada no nó atrioventricular ou acima dele.
Manejo Clínico da TSV
O manejo clínico da TSV pode ser por meio de manobras vasovagais, por meio da infusão de medicamentos ou através de um choque elétrico. A estabilidade ou não do paciente será mandatória na escolha da terapia.
Para pacientes estáveis, as manobras vagais são consideradas prioridade. O reflexo vagal é realizado com o intuito de promover um bloqueio transitório do nó atrioventricular, em uma tentativa de interromper a reentrância do impulso elétrico. Um exemplo de manobra é a massagem do seio carotídeo em pacientes maiores e da aplicação de gelo sob a face de lactentes.
Já pacientes instáveis são tratados por meio da administração de Adenosina em bolus, por um acesso com “three way”. A adenosina é um antiarrítmico de classe IV, que possui como efeito vasodilatação coronária e aumento da atividade adrenérgica. Seu efeito se relaciona com a redução do tempo de condução do nó atrioventricular e possível restauração do ritmo sinusal. Este fármaco deve ser utilizado na dose de 0,1 mg/kg e deve ser aplicado em cerca de 10 segundos, tendo em vista sua rápida metabolização pela via da adenosina monofosfato (AMP). Caso necessário, uma segunda dose, com o dobro de concentração, pode ser infundida. Se, após a segunda dose, o ritmo não retornar ao sinusal, é necessário realizar a cardioversão elétrica sincronizada.
Para pacientes que se encontram com instabilidade hemodinâmica, a cardioversão elétrica sincronizada se faz necessária. Para tanto, a sedação e, em alguns casos, a ventilação com bolsa-valva-máscara, são preconizadas.
Em primeiro lugar, é necessário averiguar se o monitor está sincronizado, inclusive após cada tentativa de cardioversão. A idade pediátrica interfere diretamente no manejo, tendo em vista que a tensão programada é diferente: em bebês abaixo de 10 kg ou menores que 01 ano, a energia é de 0,5 a 1J/Kg. As pás pediátricas devem ser posicionadas e o botão de sincronismo deve ser pressionado. Caso contrário, o choque não sincronizado (desfibrilação) pode piorar o quadro, ao provocar uma fibrilação ventricular, por exemplo. Um segundo choque, com energia superior, de 2J/Kg pode ser aplicado, assim como os posteriores, até que o ritmo sinusal seja recuperado.
Caso o quadro não se reverta, é necessário acionar um especialista, pelo possível uso de Amiodarona, tendo em vista o estágio de maturação dos canais de potássio.
Para saber mais sobre manejo de emergências pediátricas, clique aqui.
Referências
1 – Fraga AMA, et. al. Manual do curso de emergências pediátricas. Editora Terzius, Campinas, 2017.
2 – Magalhães LP, et. al. Diretriz de Arritmias Cardíacas em Crianças e Cardiopatias Congênitas SOBRAC e DCC – CP. Revista Da Sociedade Brasileira De Cardiologia, Vol. 107, Nº 1, S. 3, 2016.